Прокол стінки синуса при гайморит – одне з найпоширеніших оперативних втручань в отоларингології. Воно застосовується у випадках, коли потрібно швидко зняти важкі симптоми хвороби, а також при неможливості видалити накопичення гною та слизу у придаткових пазухах іншим шляхом. Незважаючи на те, що ця процедура застосовується дуже довго, її проведення досі покрите легендами. Тому пацієнтів насамперед цікавить питання, якими можуть бути наслідки проколу при гаймориті.
Чому призначається прокол при гаймориті
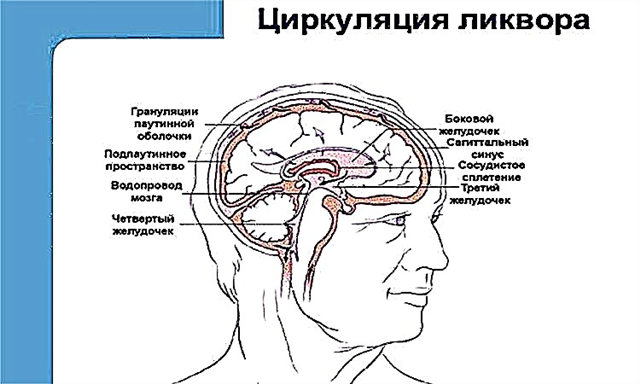
 Основна небезпека верхньощелепного синуситу полягає в тому, що в черепі людини в безпосередній близькості від критично важливих органів знаходиться джерело запалення та велика кількість гною та інфікованого слизу, який може поширитися по організму, викликаючи дуже серйозні ускладнення. Медикаментозна терапія не завжди виявляється досить ефективною, особливо якщо лікування було розпочато із запізненням, і запальний процес охопив усю носову порожнину та підрядну камеру, заблокувавши сильним набряком співустя. У такому випадку необхідний примусовий відвід слизу, що накопичився.
Основна небезпека верхньощелепного синуситу полягає в тому, що в черепі людини в безпосередній близькості від критично важливих органів знаходиться джерело запалення та велика кількість гною та інфікованого слизу, який може поширитися по організму, викликаючи дуже серйозні ускладнення. Медикаментозна терапія не завжди виявляється досить ефективною, особливо якщо лікування було розпочато із запізненням, і запальний процес охопив усю носову порожнину та підрядну камеру, заблокувавши сильним набряком співустя. У такому випадку необхідний примусовий відвід слизу, що накопичився.
Якщо своєчасно не буде проведено пункцію та видалено з пазухи гнійний ексудат, то верхньощелепний синусит здатний викликати такі ускладнення:
- гострий середній отит із можливим ослабленням слуху;
- менінгіт та енцефаліт;
- запалення очного яблука та погіршення зору аж до повної втрати;
- синдром апное (тимчасова зупинка дихання уві сні);
- міокардит (запалення м'яза серця);
- ураження нижніх відділів дихальних шляхів (бронхіт, пневмонія);
- уретрит та цистит внаслідок поширення інфекції по рідин організму;
- важка форма тонзиліту;
- повна втрата нюхового рефлексу;
- часті респіраторні захворювання.
Наведений список можливих проблем свідчить про те, що із синуситом жарти погані, і лікувати його потрібно будь-якими ефективними методами. І одним із найшвидших, доступних та дієвих методів є прокол гайморової пазухи.
Кому протипоказана процедура
Прокол пазухи при верхньощелепному синуситі є вимушеним заходом, коли інші способи не дали результату. Проте, деяким категоріям пацієнтів його не призначають, а продовжують лікування за допомогою консервативних методів. До причин, що перешкоджають здійсненню інвазивного втручання, належать:
- Дитячий ранній вік. Малюкам, у яких гайморові пазухи ще не сформувалися повністю, пункцію призначають лише за крайньої необхідності, та проводять її під загальним наркозом у стаціонарі лікарні.
- Гострі інфекційні захворювання, що протікають в організмі пацієнта на момент захворювання на його верхньощелепний синусит.
- Вроджені порушення у будові придаткових пазух носа. У деяких людей кишені повітря дуже маленькі або мають нестандартну будову, що може сильно ускладнити проведення операції.
- Наявність у пацієнта тяжкого захворювання, що впливає весь організм (гіпертонічна хвороба, туберкульоз, цукровий діабет).
При прийнятті рішення про необхідність пункції для очищення придаткових камер носа лікар повинен оцінювати стан хворого комплексно, з урахуванням всіх відомих факторів. Якщо ризик від втручання перевищує ризик від захворювання, то приймається рішення дотримуватися консервативної терапії.
Проведення проколу без урахування протипоказань може закінчитися сепсисом або менінгітом, і проблема в цьому випадку буде не в пункції, а в недостатньо обґрунтованому рішенні щодо її застосування.
Реальні наслідки пункції при синуситі
Незважаючи на свою простоту, як і будь-яке хірургічне втручання, пункція може приховувати деякі небезпеки. Найчастіше при лікуванні гаймориту проколом наслідки пов'язані з помилками персоналу, що насамперед здійснює маніпуляцію отоларинголога, або з непередбачуваною поведінкою оперованого. Також нерідко у пацієнта буває особлива будова верхньощелепної пазухи, і не завжди можна розглянути на рентгенівському знімку. На щастя, негативні наслідки після проколу гаймориту трапляються лише епізодично.
Ускладнення після пункції можуть мати місцевий або загальний характер. До місцевих ускладнень відносяться:
- Кровотечі, спричинені пошкодженням кровоносних судин під час операції. Як правило, кількість крові, що витікає, невелика, тому симптом легко купірувати, ввівши в носовий хід гемостатичну губку або тампон, змочений в судинозвужувальному препараті. При сильніших кровотечах проводять передню тампонаду носа. Оскільки кожна людина має унікальний малюнок судинної мережі, то передбачити можливість кровотечі дуже складно.
- Гематома в лицьовій кістці, яка може проявитися при випадковому проколюванні задньої стінки синуса та пошкодження кісток крилоподібно-піднебінної ямки.
- Проведення тканин щоки або стінки орбіти ока зазвичай пов'язане з індивідуальними особливостями та нестандартною будовою повітроносних кісток черепа хворого. Це неприємно, але найчастіше не
 тягне за собою серйозні наслідки, оскільки при проведенні пункції обов'язково використовуються антибіотики, які не дають інфекції можливості охопити інші тканини.
тягне за собою серйозні наслідки, оскільки при проведенні пункції обов'язково використовуються антибіотики, які не дають інфекції можливості охопити інші тканини. - Повітряна емболія. Причиною цього ускладнення стає повітря, що потрапляє у сусідні тканини чи порожнечі. Іноді може відбуватися і одночасне поширення гною, проте антибіотикотерапія пригнічує патогени. На думку фахівців, повітряна емболія серйозно може загрожувати лише пацієнтам із слабким імунітетом.
- Попадання повітря та гною в кровоносні судини, у тому числі очні. Такі ситуації дуже рідкісні, але дуже небезпечні. Вони можуть стати причиною розвитку флегмон та абсцесів очної ямки, закупорки (емболії) судин, сліпоти і навіть призвести до летального результату.
- Прокол решітчастого лабіринту при проведенні пункції дітям з верхньощелепними пазухами, що не повністю сформувалися. Може викликати набряк навколо очниці. Зустрічається дуже рідко.
- Тимчасове погіршення зору через швидке наповнення придаткової кишені повітрям після пробиття стінки синуса.
До загальних ускладнень можна віднести такі стани:
- Анафілактична реакція (шок) на анестетик, що використовується. Відбувається у випадках, коли в лікарні, порушуючи протокол лікування, не робиться попередня проба на індивідуальну непереносимість найпоширеніших знеболювальних, таких як лідокаїн і новокаїн.
- Колаптоїдні реакції, такі як непритомність (непритомність), раптове збліднення або акроціаноз (синюшний колір шкірних покривів), зниження кров'яного тиску. Часто це є наслідком страху та сильних переживань від очікуваної операції. Медики за будь-яких оперативних втручань повинні бути готові до таких ексцесів.
Часто після проведення процедури у хворого відбувається зростання температури тіла. Це в основному свідчить про те, що ЛОР-лікарем було правильно підібрано склад препаратів для промивання та лікування придаткової камери, в тому числі антибіотик. Ліки починає активно знищувати бактерії, частини яких проникають у кровообіг і виділяють токсини. На таку ситуацію оперативно реагує імунна система, яка для боротьби зі сторонніми тілами підвищує температуру тіла, іноді досить сильна. Як правило, температура тримається недовго, максимум один день.
Якщо температура продовжує триматися більше доби, то потрібно звернутися до фахівця для додаткового обстеження.
Деякі хворі скаржаться на закладеність носа після інвазивного втручання.
 Якщо це відчуття з'явилося безпосередньо після операції, така ситуація цілком нормальна, оскільки м'які і кісткові тканини були пошкоджені голкою. Під впливом застосовуваних препаратів це явище швидко минає.
Якщо це відчуття з'явилося безпосередньо після операції, така ситуація цілком нормальна, оскільки м'які і кісткові тканини були пошкоджені голкою. Під впливом застосовуваних препаратів це явище швидко минає.- Якщо закладеність почала проявлятися через якийсь час після втручання, це може свідчити про те, що антибіотик не зміг знищити бактерії або грибки, які були збудниками хвороби, і необхідно підбирати більш ефективний засіб. Запальний процес може поширюватися з боку хворих на зуби, а також через наявність кіст, поліпів або алергії. У такому разі після поглибленого обстеження лікар виробить удосконалену схему лікування.
Міфічні наслідки проколу
Чутки про жахливу хворобливість і шкоду проколу дуже поширені серед пацієнтів. Багато хто з них готовий йти на будь-які хитрощі, лікуватися травами місяцями, але не погоджуватися на операцію. Найчастіше це призводить до розвитку серйозних ускладнень або переходу недуги в хронічну форму. Розглянемо кілька найпоширеніших міфів про пункцію.
Прокол – це дуже болісна процедура. Насправді застосування сучасних анестетиків робить маніпуляцію абсолютно безболісною. Пацієнт перебуває у свідомості, але відчуває лише те, що в носі проводяться якісь дії стороннім предметом. Певні неприємні відчуття можуть виникнути після закінчення дії знеболювального, проте вони не сильні, при необхідності можна прийняти таблетку анальгіну або парацетамолу. Також при промиванні пазухи можливе неприємне відчуття розпирання зсередини, яке триває кілька секунд.
Під час пробивання кісткової стінки синуса лунає тихий характерний хрускіт. Reklāma: Kaņepju eļļa CBD eļļa un kapsulas drošā un efektīvā veidā - H Drop Latvia Людині вона здається дуже гучною, оскільки маніпуляція проводиться в безпосередній близькості від вуха, і звук передається по кістках черепа. Найчастіше, загальне хвилювання, страх і неприємний хрускіт і сприймаються пацієнтом суб'єктивно, як болючі відчуття, які відкладаються в пам'яті. До речі, досвідчені отоларингологи під час кількох втручань, що проводяться одне за одним протягом декількох днів, вміють потрапляти в отвір, пробитий при першій пункції, тому хрускіт надалі майже не відчувається.
Якщо зробити прокол один раз, доведеться повторювати його знову при кожному захворюванні. Це твердження неправильне, прокол лише разово допомагає евакуювати гнійний ексудат із порожнини та ввести туди необхідні медикаменти. Як правило, при гострій формі гаймориту досить 1-3 пробиття, при загостренні хронічного – не менше 5. Отвір у стінці синуса, зроблений голкою Куликовського, заростає повністю буквально за кілька тижнів.
 Трапляються випадки, коли потрібна повторна операція через те, що пацієнт після пункції вважав справу зробленою і закинув лікування до того, як було знищено всіх збудників хвороби. Такий підхід може призвести до повернення гаймориту та розвитку у бактерій резистентності (стійкості) до того антибіотика, який застосовувався для лікування. Щоб не терпіти неприємні відчуття, потрібно чітко виконувати приписи лікаря: повністю проходити курс антибіотикотерапії, промивати носа розчинами з лікарськими препаратами (марганцівка, фурацилін) або цілющими травами, не виходити після операції на холод тощо. Якщо людина через певний час знову захворіє на синусит, то вона цілком може скористатися медикаментозним лікуванням за умови, що терапія буде розпочато вчасно, а не тоді, коли в пазухах знову накопичиться гній.
Трапляються випадки, коли потрібна повторна операція через те, що пацієнт після пункції вважав справу зробленою і закинув лікування до того, як було знищено всіх збудників хвороби. Такий підхід може призвести до повернення гаймориту та розвитку у бактерій резистентності (стійкості) до того антибіотика, який застосовувався для лікування. Щоб не терпіти неприємні відчуття, потрібно чітко виконувати приписи лікаря: повністю проходити курс антибіотикотерапії, промивати носа розчинами з лікарськими препаратами (марганцівка, фурацилін) або цілющими травами, не виходити після операції на холод тощо. Якщо людина через певний час знову захворіє на синусит, то вона цілком може скористатися медикаментозним лікуванням за умови, що терапія буде розпочато вчасно, а не тоді, коли в пазухах знову накопичиться гній.
Прокол дуже небезпечний своїми ускладненнями. При якісному виконанні маніпуляції жодних негативних наслідків у пункції немає. Отоларинголог, який у лікарні проводить десятки таких втручань на місяць, практично не допускає помилок. Молоді фахівці працюють під контролем досвідчених лікарів. Для того, щоб оцінити небезпеку пункції, достатньо повернутися на кілька абзаців вгору і порівняти ті дуже рідкісні наслідки, які можуть виникнути при проколі, та тяжкі ускладнення, якими загрожує неадекватне лікування гаймориту або незастосування належних заходів щодо його усунення.
Прокол призначається у разі гострої необхідності, коли терміново потрібно зняти тяжкі симптоми та видалити гній із пазухи. Позитивним моментом при цьому є те, що застосовуються антибіотики, які мають виражену, але місцеву дію. При традиційній терапії прописують антибіотики із широким спектром дії, що мають більшу кількість побічних ефектів. Якщо в порожнині залишиться деяка кількість гною, то верхньощелепний синусит може стати хронічним.

 тягне за собою серйозні наслідки, оскільки при проведенні пункції обов'язково використовуються антибіотики, які не дають інфекції можливості охопити інші тканини.
тягне за собою серйозні наслідки, оскільки при проведенні пункції обов'язково використовуються антибіотики, які не дають інфекції можливості охопити інші тканини. Якщо це відчуття з'явилося безпосередньо після операції, така ситуація цілком нормальна, оскільки м'які і кісткові тканини були пошкоджені голкою. Під впливом застосовуваних препаратів це явище швидко минає.
Якщо це відчуття з'явилося безпосередньо після операції, така ситуація цілком нормальна, оскільки м'які і кісткові тканини були пошкоджені голкою. Під впливом застосовуваних препаратів це явище швидко минає.