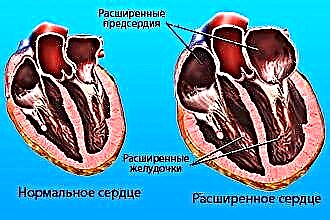
Хвороби органів кровообігу (кардіоваскулярні, серцево-судинні, ССЗ) – найпоширеніші патології ХХІ століття із високим рівнем смертності. За даними 2017 року від ССЗ помирає до 17,5 млн осіб, із них 858000 – у Росії. Одна з основних причин виникнення порушень – неправильний спосіб життя: нераціональне харчування (фастфуд, їжа «на ходу», відсутність обіду, щільна вечеря), умови постійного стресу, алкоголь, сигарети, як наслідок – надмірна вага та ожиріння. Ризик розвитку серцево-судинної патології знизиться у рази на тлі збалансованого харчування з включенням регулярних фізичних навантажень та повною відмовою від куріння та алкоголю.
Які продукти корисні для серця
Основа дієтичних рекомендацій при захворюваннях кардіоваскулярної системи – формування раціону виключно з корисних та натуральних продуктів. З точки зору дієтотерапії та дієтопрофілактики патології серця ділять на три основні групи:
- гіперліпідемія – збільшення рівня ліпідів (жирів) крові;
- артеріальна гіпертензія (АГ) – стійке патологічне підвищення тиску;
- інфаркт міокарда (ІМ) – некроз серцевого м'яза унаслідок порушеного кровотоку.
Звідси і три різні підходи до дієтотерапії залежно від основних скарг.
Особливості харчування при артеріальній гіпертензії
На фармацевтичному ринку безліч засобів, які дозволяють зупинити прогресування гіпертонії. Однак будь-яке лікування безглуздо без модифікації способу життя. Основні рекомендації для пацієнтів з гіпертензією:
- нормалізація маси тіла за його надлишку;
- обмеження алкоголю, кофеїну та повне виключення куріння (особливо хворим з тахікардією);
- щоденна помірна фізична активність;
- контроль кількості натрію, що поглинається (за рекомендацією МОЗ РФ не більше 6 г на добу солі, або повністю безсольова дієта);
- людям із ризиком тромбозу (онкологія, варикоз нижніх кінцівок, стан після операції, інші коагулопатії) рекомендовано збільшити прийом води до 1,5-2 л для розрідження крові;
- включення до щоденного раціону свіжих фруктів та овочів, молочних продуктів з метою збільшення надходження калію, кальцію та магнію;
- впровадження в раціон харчових волокон з розрахунку для початківців 5 г на добу з поступовим доведенням до 25 г для дівчат та 40 г для чоловіків за відсутності протипоказань.

Для пацієнтів із серцево-судинною патологією розроблена єдина дієта з енергетичною цінністю 2300 ккал/добу та обмеженням споживаної солі. Людина отримує збалансовану кількість поживних елементів (70 г білка, 60 г жиру, 400 г вуглеводів), вітамінів групи В, солей магнію та ліпотропних речовин (допомагають виведенню «шкідливих» жирів з організму).
При супутній ішемічну хворобу серця (ІХС) гіпертонікам рекомендована дієта антиатеросклеротичної спрямованості: обмеження солі (до 6 г), збагачення продуктами з магнієм, калієм та вітамінами.
При хронічній недостатності кровообігу раціон поповнюють продуктами, що містять калій (сухофрукти, банани, абрикоси).
Дієтотерапія гіперліпідемії
Порушення жирового обміну позначається і зовнішньому вигляді людини, і вражає важливі судини у організмі. Надмірна кількість ліпідів у раціоні підвищує ризик виникнення атеросклерозу, інфаркту міокарда та інсульту.
Основні засади профілактики гіперліпідемій:
- Раціональне та дробове харчування – чотири-п'ять разів на день з правильним розподілом добового калоражу по білках, жирах, вуглеводах та прийомах їжі. Режим розраховують індивідуально для кожного пацієнта, максимально різноманітний та зручний (з урахуванням фінансових можливостей та власних переваг).
- Віддавати перевагу домашній їжі, а не фастфудам та кафе.
- Обмежувати квоту жирів у добовій калорійності до 30%. Рекомендовано урізноманітнити раціон, вживати в рівних частинах:
- насичені – пальмова, кокосова, вершкове, масло какао та тваринний жир;
- мононенасичені – авокадо, оливкова олія, горіхи;
- поліненасичені – бавовняна, сафлорова, соняшникова та соєва олії.
- Контроль за кількістю продуктів, що містять холестерин (не більше 300 мг на добу).
- Вуглеводи займають від 50 до 60% від добової калорійності. Частка простих (легкозасвоюваних – цукор, шоколад, живильні батончики, хлібобулочні вироби) вбирається у 7-10% від загальної кількості вуглеводів. Рекомендовано вживати їх у першій половині дня, більш ретельний контроль радять пацієнтам із цукровим діабетом.
- Білка в раціоні трохи більше 17-18% (знижуємо частку тварини, рослинного збільшуємо до 50%). Є дослідження, які рекомендують два-три рази на тиждень вживати в їжу лише білок, який міститься в рослинах (квасоля, сочевиця, соя). Для отримання тварин протеїнів радять наголосити на рибі та морепродуктах.
- Максимально обмежити вживання солі у рецептах. Не секрет, що вони затримують зайву рідину в організмі за рахунок контролю за водно-електролітним обміном.
- Додати в раціон продукти для серця, збагачені калієм та магнієм, щоб покращити роботу провідних волокон та центральної нервової системи. Ефективність прирівнюється до використання "Рібоксину" та інших метаболічних препаратів.
- Заходи, спрямовані на нормалізацію маси тіла (схуднення та подальша профілактика ожиріння). Калорійність раціону підбирають індивідуально з урахуванням статі, віку та способу життя (професії) пацієнта. Обмеження загального споживання калорій та регулярні фізичні навантаження рекомендують хворим із надмірною вагою.
Вказані вище рекомендації лежать в основі скандинавської («норвезької») дієти, якою користуються жінки не тільки європейського регіону для контрольованого зниження ваги та збагачення організму вітамінами.
Системна гіполіпідемічна терапія має на увазі три етапи, які максимально відрегулюють обмін жирів:
- Дотримання вищезазначених рекомендацій протягом 9-12 тижнів під контролем показників крові (ліпідограми).
- У разі покращення значень рекомендовано подальше зниження кількості жирів у раціоні до 25%, а загального холестерину до 200 мг/добу. М'ясо обмежують до 140-160 г на добу.
- Якщо немає прогресу, рекомендовано знизити квоту жирів до 20%, а кількість м'яса, що споживається, до 90 г/добу.
Раціональне харчування при інфаркті
Інфаркт міокарда (ІМ) – одна з трьох найпоширеніших ССЗ, на яку особливості харчування відрізняються у різні стадії розвитку патології.
Відразу після нападу тактика медикаментозного лікування спрямована на профілактику порушень ритму та максимальне щадіння зони некрозу. Пацієнти у цьому періоді ослаблені, вони знижують апетит. Навіть при сильній спразі рясне питво не рекомендоване через ризик переходу рідини в інтерстиціальні простори та розвитку набряку тканин. Коригують водно-електролітні порушення, парентерально вводячи препарати. Для вгамування спраги пацієнту пропонують шматочки льоду.
Тільки при стабілізації об'єму циркулюючої крові (ОЦК) та покращенні самопочуття (через один-два дні) відновлюють прийом їжі та переходять на другий етап дієтотерапії при ІМ.
З метою максимального зняття навантаження з серця починають годувати хворого з невисоких калорій (1200 ккал, розподілених на 60 г білка, 30 г жиру та 180 г вуглеводів). Їжу готують у щадному режимі (варена, печена, на пару) без приправ, різких запахів та смаків із температурою 23-25 °С.
За кілька днів до виписки настає сприятливий час для підготовки хворого до розширеного меню (третій етап).Головна рекомендація: продовжувати дотримуватися меню стаціонару, дотримуватися режиму живлення та стежити за вагою.
Основні засади на третьому етапі:
- підвищення калоражі до 1500-2000 ккал з адекватним рівнем білка, зниженням жиру;
- повна заборона алкоголю (хоча б у перші місяці після нападу);
- низьконатрієва спрямованість дієти (обмеження солі);
- останній прийом їжі за дві-три години до сну.
«Серцеві вітаміни»
Вітаміни містяться у мінімальних кількостях в організмі, проте регулюють роботу всіх органів та систем. Представники групи В часто призначають під час лікування кардіоваскулярних патологій, у літературі зустрічається термін «серцеві вітаміни». Їх одержують двома шляхами: із харчування чи БАДів. Я як дієтолог розкрию вам перший шлях: необхідну кількість та продукти, корисні для серця.
| Вітамін | Добова потреба (мг) | В яких продуктах міститься |
|---|---|---|
| В1 (тіамін) | 1-2,5 |
|
| У 3 | 15-20 |
|
| В 5 | 5-10 |
|
| О 6 | 2 |
|
| В12 (ціанокобаламін) | 2,5 |
|
Вегетаріанці віддають перевагу водоростям (ламінарія або синьо-зелені), пивним дріжджам, соусу місо та тофу.
Вітамін С рекомендований пацієнтам для зміцнення судин, у найбільшій кількості міститься в ягодах (смородина, горобина, свіжа шипшина, суниця).
Дієта при серцево-судинних захворюваннях: загальні принципи
Щоб досягти максимального ефекту та знизити ризик прогресування патології, продукти для серця та судин використовують систематично та комплексно. У всьому світі дотримуються доказових підходів до дієтотерапії:
- Виключають насичені жири. Всесвітня організація охорони здоров'я (ВООЗ) назвала пальмову, вершкове, кокосову та олію какао головними факторами ризику розвитку атеросклерозу та ІХС.
- Обмежують трансізомери жирних кислот (ТІЖК). ТИЖК здебільшого містяться в маргарині, кулінарному жирі та у всіх солодощах: тортах, печиві, шоколадних батончиках, цукерках, вафлях.
- Ще в 2003 році ВООЗ спростувала думку про атеросклеротичний вплив продуктів холестерину. Дослідження підтверджують, що лише у 12% випадків джерела «холестерину» стимулювали розвиток ІХС.
- Ненасичені жири сприятливо впливають на всі обмінні процеси (у тому числі в головному мозку), тому їх прицільно вводять до раціону пацієнтів кардіологічного профілю. Містяться в таких продуктах: олія авокадо, енотери, волоських горіхів, риб'ячий жир. Рибу з високою концентрацією ненасичених жирів обмежують до 60 г на добу при щоденному вживанні (або по 100 г 3 рази на тиждень).
- Білки. Доказова медицина не рекомендує скорочувати рівень протеїнів у раціоні: розрахунок ведуть у середньому 1,2 г/кг маси тіла. Контролюють якість м'ясних та рибних продуктів, перевагу віддають низькожировим («пісним») сортам. Рекомендовані джерела протеїнів:
- м'ясо - індичка, телятина (молодняк), кролятина;
- молочні продукти – нежирний сир;
- риба – лосось, скумбрія, тріска;
- яйця – не більше чотирьох штук на тиждень;
- бобові (квасоля, горошок, соя).
Спортсменам, які збільшують масу мускулатури, розрахунок проводять залежно від виду та інтенсивності навантажень.
- Вуглеводи - частку в добовому калораж збільшують через обмеження квоти жирів. Існують корисні (складні) та шкідливі (прості) вуглеводи. Перевагу віддають першим, що містяться в цільнозернових крупах, овочевих сумішах, зелені. Для підсолоджування рекомендовано використовувати медові соуси.
- Вводять до раціону фрукти, корисні для серця, – банани, абрикоси, сливи.
- У практиці існував термін «серцеві вітаміни», що перебільшувало роль тіаміну та інших представників групи у терапії ССЗ, проте доказова медицина спростувала існуючу думку. Вітаміни та мінерали повинні надходити в організм виключно з їжею, що покращує засвоюваність та запобігає передозуванню.
- Не переїдати - основний принцип дієтотерапії. Переповнений шлунок тисне на діафрагму, яка зміщується зі звичного місця та навантажує серце.
- Не пити надмірно воду. Додаткова рідина стимулює повінь організму, що негативно позначається на роботі серця та судин через збільшення ОЦК.
- Чи не пересолювати їжу. Факт затримки рідини сіллю вже давно доведено і не потребує додаткових підтверджень.
- Калій нормалізує ритм серця, благотворно впливає проведення імпульсу по кардіоміоцитах (для профілактики розвитку миготливої та інших видів аритмій). Крім того, користь елемента - у виділенні надлишкової рідини з організму. Міститься в сухофруктах (родзинки, курага, чорнослив), плодах шипшини, свіжих абрикосах, гарбузі та картоплі.
- Магній знижує збудливість блукаючого нерва та судиннорухових центрів, що призводить до гіпотензивного ефекту та контрольованої брадикардії. Таку властивість використовують у дієтотерапії кардіоваскулярних порушень. Мікроелемент міститься в буряках, моркві, чорній смородині, волоських горіхах і мигдалі, вівсяній, ячній та гречаній крупах, житньому та пшеничному хлібі.
Висновки
Адекватне лікування захворювань системи кровообігу включає не тільки лікарську терапію, але і грамотно підібрану дієту. Лікарі рекомендують комплексно підходити до лікування патологій та не ототожнювати раціональне харчування з обмеженнями. Різноманітність морепродуктів, рослинних жирів та м'яса, свіжих фруктів та овочів поповнює запас необхідних речовин та перешкоджає розвитку патологій. А комбінація дієти, фізичної активності та відмови від шкідливих звичок – запорука міцного здоров'я та довголіття.