Для встановлення діагнозу при ураженні гортані потрібно повне обстеження. Воно включає огляд лікаря, аналіз анамнестичних відомостей, на підставі яких призначається додаткове лабораторне та інструментальне дослідження. Найбільш інформативним методом діагностики вважається МРТ гортані, проте обстеження також проводиться за допомогою рентгенівських променів та ендоскопічним способом (пряма ларингоскопія).
Переваги МРТ
 Завдяки високій інформативності, неінвазивності, безболісності дослідження широко поширене у медичній практиці. Процедура дає максимальний обсяг інформації про стан м'яких тканин, кровоносних судин, лімфовузлів, хрящових структур. Збільшити інформативність можна за допомогою внутрішньовенного контрастування, що чіткіше візуалізує онкологічні, кістозні утворення.
Завдяки високій інформативності, неінвазивності, безболісності дослідження широко поширене у медичній практиці. Процедура дає максимальний обсяг інформації про стан м'яких тканин, кровоносних судин, лімфовузлів, хрящових структур. Збільшити інформативність можна за допомогою внутрішньовенного контрастування, що чіткіше візуалізує онкологічні, кістозні утворення.
Комп'ютерна томографія гортані призначається отоларингологом, онкологом, хірургом визначення лікувальної тактики консервативного чи оперативного напрями.
Серед симптомів, коли призначається томографія, слід зазначити:
- утруднене дихання, ковтання;
- осиплість голосу;
- деформація шиї, яка візуально помітна;
- болючість при промацуванні;
- закладеність носа за відсутності гаймориту, що свідчить про можливу наявність кісти Торнвальда;
- головний біль, запаморочення;
- припухлість м'яких тканин.
Завдяки МРТ горла діагностуються такі патологічні стани та хвороби:
- наслідки травм у вигляді рубцевих змін;
- наявність стороннього тіла;
- запальні вогнища, лімфаденіт;
- абсцес, флегмона;
- кістозні утворення;
- онкозахворювання.
Крім того, дослідження гортані томографом дає можливість простежити динаміку прогресування хвороби, оцінити ефект лікування, що проводиться, у тому числі в післяопераційному періоді.
Висока роздільна здатність томографа дає можливість виявити онкологічний осередок на початковій стадії розвитку
Переваги МРТ горла полягають у:
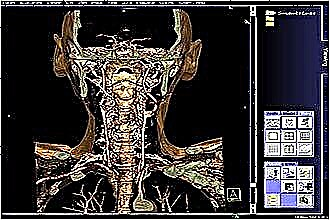 нешкідливості, оскільки дослідження здійснюється з допомогою магнітного поля;
нешкідливості, оскільки дослідження здійснюється з допомогою магнітного поля;- неінвазивності, що не передбачає порушення цілісності тканин, проникнення в порожні органи;
- безболісності;
- високої інформативності із можливістю 3D реконструкції зображення;
- можливості провести диференціювання між доброякісним та злоякісним новоутворенням.
Обмеження у використанні МРТ пов'язані з високою вартістю та необхідністю дослідження кісткових структур, коли МРТ менш інформативно.
Підготовка до діагностики не потрібна. Перед початком обстеження необхідно зняти прикраси, які містять метал. За 6 годин до дослідження забороняється їсти, якщо передбачається використання контрасту.
Серед протипоказань до МРТ горла слід зазначити:
- наявність кардіостимулятора;
- металеві протези;
- металеві уламки в тілі;
- вагітність (1) триместр.
За наявності металевих елементів у тілі людини за впливу магнітного поля можуть кілька зрушуватися зі свого місця. Це підвищує ризик травмування навколишніх структур і тканин.
Особливості ларингоскопії
Ларингоскопія відноситься до діагностичних методик, які дають можливість оглянути горло, голосові зв'язки. Розрізняють кілька видів дослідження:
- непрямий. Діагностика проводиться у лікарському кабінеті. Невелике дзеркальце розташовується у ротоглотці. За допомогою рефлектора та лампи промінь світла потрапляє на дзеркальце в порожнині рота та висвітлює горло. На сьогоднішній день така ларингоскопія практично не використовується, оскільки значно поступається інформативності ендоскопічному способу.
- Прямий – виконується за допомогою гнучкого або твердого фіброларингоскопа. Останній застосовується найчастіше під час оперативного втручання.
До показань, коли проводиться ларингоскопія, належить:
- охриплість голосу;
- біль у ротоглотці;
- утруднене ковтання;
- відчуття стороннього предмета;
- домішка крові в харкотинні.
Метод дозволяє встановити причину звуження гортані та оцінити ступінь пошкодження після травми. Пряма ларингоскопія (фіброскопія) здебільшого здійснюється видалення сторонніх предметів, взяття матеріалу для біопсії чи видалення поліпів.
Непряма ларингоскопія проводиться натще, щоб уникнути аспірації (попадання шлункового вмісту в дихальні шляхи). Також потрібно зняти знімні зубні протези.
Пряма ендоскопія гортані виконується під загальною анестезією, натще, після збирання деяких відомостей у пацієнта, а саме:
- наявність алергічних реакцій;
- регулярний прийом медикаментів;
- кардіальні хвороби;
- порушення згортання крові;
- вагітність.
До протипоказань слід віднести
- виразкове ураження порожнини рота, надгортанника, ротоглотки через високий ризик кровотечі;
- тяжку кардіальну, дихальну недостатність;
- виражену набряклість шиї;
- стеноз горла, бронхозпазм;
- неконтрольована гіпертонічна хвороба
Непряме дослідження проводиться у сидячому положенні. Пацієнт відкриває рота, язик утримується серветкою або фіксується шпателем.
Для пригнічення блювотного рефлексу лікар зрошує слизову оболонку ротоглотки розчином анестетика.
Маленьке дзеркальце знаходиться в ротоглотці, після чого починається огляд гортані, зв'язок. Пучок світла відбивається від рефрактора (дзеркала, зафіксованого на лобі лікаря), далі від дзеркальця в ротовій порожнині, після чого висвітлюється горло. Для візуалізації голосових зв'язок пацієнту необхідно вимовляти звук А.
Пряме ендоскопічне дослідження здійснюється під загальною анестезією за умов операційної. Після засипання пацієнта в ротову порожнину вводиться жорсткий ларингоскоп з освітлювальним приладом на кінці. Лікар може оглянути ротоглотку, зв'язки або видалити стороннє тіло.
При проведенні прямого обстеження при збереженні свідомості пацієнта слід слизову оболонку ротоглотки зрошувати анестетиком, носові ходи закопуються судинозвужувальний засіб. Після цього гнучкий ларингоскоп просувається носовим ходом.
Тривалість процедури займає приблизно півгодини, після чого протягом двох годин не рекомендується приймати їжу, рідину, кашляти або полоскати горло. Це дозволить попередити ларингоспазм та появу ядухи.
 Якщо при ларингоскопії проводилося оперативне втручання у вигляді видалення поліпа, необхідно дотримуватись рекомендацій лікаря щодо ведення післяопераційного періоду.
Якщо при ларингоскопії проводилося оперативне втручання у вигляді видалення поліпа, необхідно дотримуватись рекомендацій лікаря щодо ведення післяопераційного періоду.
Після ларингоскопії можлива нудота, утруднення при ковтанні або захриплість голосу.
При проведенні біопсії можлива поява домішки крові у слині після дослідження.
Ризик ускладнень після обстеження підвищується при обструкції респіраторних шляхів пухлинним утворенням, поліпом у разі запалення надгортанника. Після біопсії можлива кровотеча, інфекційні наслідки або пошкодження респіраторних шляхів.
За результатами дослідження лікар може діагностувати хвороби запального характеру, виявити та видалити стороннє тіло, оцінити тяжкість травматичного пошкодження, а також взяти біопсію при підозрі на онкопроцес.
Рентген у діагностиці захворювань гортані
Для діагностики патологій горла в отоларингології найчастіше використовується ультразвукове дослідження та томографія.Незважаючи на наявність сучасних інструментальних методів обстеження, також використовується рентген гортані, хоча не є високоінформативною методикою.
Зазвичай рентгенографія проводиться пацієнтам за відсутності можливості використання ларингоскопії. Рентгенологічна діагностика не потребує підготовки. Рентгенівський знімок виконується прямий, бічний, а також передній та задній.
З огляду на необхідність отримання знімка у певній проекції пацієнт укладається на бік або грудну клітину. Дослідження здійснюється так:
- рентгенівська трубка генерується променевою пучок;
- випромінювання проходить через тканини різної щільності, внаслідок чого на зображенні візуалізуються тіні більш-менш темні.
М'язи добре пропускають променевий потік. Кістки, володіючи високою щільністю, перекривають їхній шлях, через що промені не відображаються на плівці. Чим більше рентгенівських променів потрапило на знімок, тим інтенсивніше їхнє тіньове забарвлення.
Для порожніх структур характерне чорне забарвлення тіні. Кістки, що мають низьку рентгенологічну пропускну здатність, відображаються білим кольором на знімку. М'які тканини проектуються сірою тінню різної інтенсивності. За показаннями використовується контрастування, що підвищує інформативність методу. Контрастна речовина у вигляді спрею розпорошується на слизову оболонку ротоглотки.
На знімку оцінюється рентгеноанатомія гортані. Якщо розглядати бічне зображення, можна розглянути багато анатомічних структур, таких як корінь язика, корпус під'язикової кістки, надгортанник, зв'язковий апарат (голосові, надгортанно-черпалоподібні), шлуночкову складку, напередодні гортані, а також шлуночки Моргані та ковтка, локалізована за гортанню.
надгортанник, зв'язковий апарат (голосові, надгортанно-черпалоподібні), шлуночкову складку, напередодні гортані, а також шлуночки Моргані та ковтка, локалізована за гортанню.
Якісна рентгенографія гортані дає можливість лікарю оцінити діаметр просвіту порожніх органів, голосової щілини, рухову здатність зв'язок, надгортанника.
Хрящові структури погано відбиває випромінювання, тому мало візулізуються на знімку. Вони починають проявлятися при їх звапнінні, коли кальцій відкладається в тканинах.
У 16-18 років звапніння відбувається в тиреоїдному хрящі, потім в інших гортанних хрящах. До 80 років відзначається повне звапніння хрящових структур.
Завдяки рентгену діагностується усунення органу, зміна його форми, зменшення просвіту. Крім того, візуалізуються сторонні тіла, кістозні утворення, онкопатологія доброякісного або злоякісного походження.
Серед показань слід виділити:
- травматичне ушкодження;
- стеноз трахеї при дифтерії;
- хімічний, термічний опік;
- порушення руху голосових зв'язок.
До протипоказань відноситься вагітність, проте при використанні захисних засобів дослідження може бути дозволене.
На підставі клінічної картини лікар визначає, які методи дослідження гортані будуть найінформативнішими в даному випадку. Завдяки комплексному обстеженню вдається діагностувати патологію на ранній стадії розвитку. Це дає можливість підібрати оптимальний терапевтичний курс і досягти повного одужання.

 нешкідливості, оскільки дослідження здійснюється з допомогою магнітного поля;
нешкідливості, оскільки дослідження здійснюється з допомогою магнітного поля;