Запальний процес у слизових оболонках верхньощелепних придаткових пазух носа називається гайморитом. Він може протікати у двох основних видах – гострому та млявому. Якщо запалення триває понад 4 тижнів, воно перетворюється на хронічну форму, якій властиво хвилеподібний перебіг: після загострення настає спокійний період (ремісія), після якого, своєю чергою, через якийсь час, знову відбувається загострення. Цей стан виснажує хворого, недуга поширюється на сусідні органи. Тому лікування хронічного гаймориту – найважливіше завдання відновлення організму.
Причини розвитку млявого синуситу
 Тривалий вплив патогенної мікрофлори на слизові оболонки повітроносних кишень є головною причиною розвитку прихованої форми хвороби, яка часто протікає практично непомітно, але якої обов'язково потрібно позбавлятися.
Тривалий вплив патогенної мікрофлори на слизові оболонки повітроносних кишень є головною причиною розвитку прихованої форми хвороби, яка часто протікає практично непомітно, але якої обов'язково потрібно позбавлятися.
В основному хронічний гайморит у дорослих та дітей викликається бактеріями, набагато рідше – грибами та вірусами. Іноді аналіз вмісту інфікованої порожнини вказує на комплексне ураження різними збудниками.
Чинники, що сприяють розвитку хвороби:
- Порушене носове дихання внаслідок зміни проходження потоку повітря, що вдихається, через механічні перешкоди (деформації назальної перегородки, шипів на ній, кіст і поліпів).
- Баротравми кісток черепа.
- Перехід інфекції в синус через тонку роздільну стінку із ротової порожнини за наявності зубних хвороб (пародонтиту, карієсу, пульпіту).
- Попадання всередину повітроносної камери пломбувального матеріалу при неакуратному пломбуванні зубів.
- Недолікований гострий верхньощелепний синусит.
- Наявність у носоглотці джерел хвороботворних мікроорганізмів (фарингіт, аденоїди, тонзиліт).
- Переохолодження.
- Алергічні реакції.
- Послаблення загального та місцевого імунітету внаслідок сезонного гіповітамінозу або наявності тяжкого захворювання.
- Роздратування слизової оболонки під час куріння або перебування в приміщеннях із забрудненим повітрям.
Можливі ускладнення від хвороби
Для лікування хронічного гаймориту у дорослих та дітей необхідно прикладати всі сили, оскільки інфікування повітроносних камер – це лише початкова стадія більшого ураження організму. Якщо не вилікувати недугу на ранній стадії, то хвороботворні бактерії можуть атакувати сусідні органи або інші життєво важливі системи організму, викликавши їхню інтоксикацію.
 Можливі ускладнення від уповільненого синуситу:
Можливі ускладнення від уповільненого синуситу:
- Гіпоксія тканин та мозку внаслідок порушення носового дихання, погіршення розумової діяльності, пам'яті та уваги.
- Розвиток хронічних форм хвороб верхніх дихальних шляхів (тонзиліт, фарингіт, ларингіт).
- Дакріоцистит (запалення слізного мішка).
- Флегмона тканин орбіти очі та абсцес століття.
- Порушення сну, апное (зупинка дихання) під час нічного сну.
- Отит після переходу євстахієвою трубою мікроорганізмів в середнє вухо.
- Бронхіт та пневмонія як результат затікання інфікованого ексудату в нижні дихальні шляхи по стінках горла.
- Запалення м'язової та підшкірної клітковини м'яких тканин обличчя.
- Ураження мозку (енцефаліт, менінгіт, абсцес) з високою ймовірністю смерті.
- Гнійне запалення кісток черепа (остеомієліт)
- Поразка трійчастого нерва.
- Хвороби серця (міокардит) та нирок (пієлонефрит).
Діагностика млявого синуситу
У разі наявності у хворого ознак млявого синуситу, йому слід звернутися до лікаря-отоларинголога та пройти обстеження. Насамперед лікар опитає пацієнта про його відчуття, зовнішні прояви недуги і з'ясує суб'єктивну картину захворювання.
Об'єктивна картина складається на підставі інструментальної діагностики, яка включає:
- Візуальний огляд ЛОР-лікарем порожнини носа (риноскопію), при якій виявляється набряклість слизової оболонки, її гіперемія (почервоніння) та гіперплазія (потовщення). Також спостерігаються виділення з верхньощелепних кишень у вигляді в'язкого секрету або смужки гною, що стікає із середньої раковини в горло.
- Риноендоскопія – ретельніший огляд стану носової порожнини та придаткових пазух за допомогою спеціального приладу – відеоендоскопа.
- Рентгенографія гайморових пазух для отримання ясної картини робиться у двох проекціях (напіваксіальній та бічній), це основний метод дослідження.
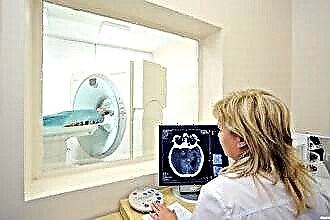 Комп'ютерна томографія та магнітно-резонансна терапія можуть використовуватись як альтернатива рентгенографії. Ці способи мають свої переваги – вони дають більш точну інформацію про стан м'яких тканин стінок синуса і сусідніх кісткових тканин.
Комп'ютерна томографія та магнітно-резонансна терапія можуть використовуватись як альтернатива рентгенографії. Ці способи мають свої переваги – вони дають більш точну інформацію про стан м'яких тканин стінок синуса і сусідніх кісткових тканин.- Орофарінгоскопія. Огляд зубів та ясен на наявність у них інфекційних та гнійних хвороб, особлива увага приділяється пломбованим зубам. Іноді потрібна додаткова консультація стоматолога.
- Бактеріальне дослідження мазка з носа визначення збудника недуги.
Крім того, у разі необхідності отоларинголог може відправити пацієнта на імунограму або алерготест, іноді в складних випадках робиться діагностичний прокол синуса для вивчення його вмісту.
Виходячи з отриманих об'єктивних та суб'єктивних даних, отоларинголог приймає рішення, як проводитиметься лікування хронічного гаймориту – консервативно чи оперативно, та чим лікувати захворювання для досягнення найкращого результату.
Консервативне лікування захворювання
Враховуючи складнощі, спричинені прихованим характером перебігу захворювання та змазаністю його симптоматики в період ремісії, багато пацієнтів запитують, як вилікувати хронічний гайморит. Враховуючи широку клінічну картину недуги, її потрібно лікувати комплексно, застосовуючи препарати різної спрямованості для придушення патогенів та зняття неприємних симптомів.
Деякі фахівці взагалі сумніваються, чи можна вилікувати хронічний гайморит повністю, або ж у пазухах все одно залишиться невелике вогнище запалення у прихованій формі.
Традиційна терапія млявого синуситу визначається залежно від того, в якій стадії знаходиться хвороба в момент постановки діагнозу: загострення або ремісії.
Під час загострення вживаються дії для знищення збудника, відновлення нормального носового дихання та зняття неприємних симптомів. Для цього застосовуються такі препарати:
- Антибіотики. При хронічному гаймориті лікування антибіотиками є обов'язковим. Використовується в основному системна антибіотикотерапія, хоча при хорошій прохідності соустей застосовуються місцеві антибіотики, такі як Біопарокс, які точно впливають на уражені ділянки і не впливають на інші органи через свою низьку поглинання в кров. Що стосується антибіотиків загальної дії, то серед них найчастіше застосовуються препарати з ряду фторхінолонів (Моксифлоксацин, Ципрофлоксацин, Гатифлоксацин), пеніцилінів (Амоксиклав, Флемоксин солютаб), макролідів (Макропен) або цефалоспоринів (Цефікс, Цефтріаксон). Проте внаслідок необґрунтованого застосування антибіотиків, до деяких з них розвивається резистентність (стійкість) бактерій-збудників синуситу, особливо до макролідів та тетрациклінів. Тому неприпустимо без результатів бактеріологічного обстеження та рецепту лікаря приймати самостійно будь-які антибіотики.
- Муколітики. Позбутися хронічного гаймориту за допомогою одних антибіотиків дуже проблематично.Важливо не тільки знищувати мікроби, але й постійно очищати придаткові кишені від слизу, що накопичився з гноєм. Для цього слід зробити її рухливою, щоб миготливі клітини епітелію змогли виконати свою роботу. Муколітичні та відхаркувальні засоби розріджують секрет і полегшують його виведення. Застосовуються Флюдітек, Синупрет, Мукодін, Амбробене, АЦЦ та інші препарати.

- Судинозвужувальні засоби у вигляді крапель та спреїв призначаються для зняття набряклості соустей та поліпшення носового дихання. Ці препарати бувають на олійній основі (Тізін, Піносол) або водорозчинні (Галазолін, Нафтізін, Ріназолін, Санорін). Масляні дають триваліший ефект, проте при цьому пригнічують функцію клітин миготливого епітелію. Ефективними є також аплікації в назальні ходи турунд, просочених розчином адреналіну або ефедрину. Судинозвужувальні краплі не рекомендується застосовувати більше 10 днів, інакше можуть початися кровотечі з носа через зниження тонусу судин.
- Жарознижуючі та протизапальні засоби. Збивати підвищену температуру тіла рекомендується лише після досягнення позначки 37,5 градуса, больовий синдром довго не терпіти. Властивості боротися із запаленнями та гіпертермією мають ліки на основі ібупрофену (Нурофен), ацетилсаліцилової кислоти (Аспірин) та парацетамолу (Панадол). Перед їх вживанням краще порадитися з лікарем, оскільки вони мають ті чи інші протипоказання чи побічні ефекти.
- Антисептики для промивання пазух (Діоксидін, Фурацилін) або впорскування в назальні ходи (Полідекса, Ізофра, Протаргол).
Тепер про те, як лікувати синусит під час ремісії:
- Антибіотики під час затишшя застосовуються нечасто. Іноді лікарі рекомендують схему тривалої антибіотикотерапії низькотоксичними макролідами (Аугментин, Макропен) у малих дозах протягом тривалого часу.
 Промивання носа на постійній основі - одна з найважливіших умов, що дозволяють вилікувати гайморит. Для цього можна робити розчини з кухонної або морської солі самостійно (0,5 чайної ложки солі на склянку теплої води), а також використовувати очищені аптечні аналоги (Долфін, АкваМарис) зі спеціальними пристроями для промивання в комплекті. Народна медицина пропонує безліч варіантів настоїв та відварів для промивання носа на основі цілющих трав та рослин (ромашка, шавлія).
Промивання носа на постійній основі - одна з найважливіших умов, що дозволяють вилікувати гайморит. Для цього можна робити розчини з кухонної або морської солі самостійно (0,5 чайної ложки солі на склянку теплої води), а також використовувати очищені аптечні аналоги (Долфін, АкваМарис) зі спеціальними пристроями для промивання в комплекті. Народна медицина пропонує безліч варіантів настоїв та відварів для промивання носа на основі цілющих трав та рослин (ромашка, шавлія).- Судинозвужувальні та муколітичні препарати для покращення дренажу повітроносних камер та підтримання стабільного носового дихання.
- При алергічній природі недуги намагатимуться уникати контакту з алергенами, які здатні викликати загострення, особливо якщо алергія має сезонний характер.
- Якщо причина розвитку синуситу одонтогенна, потрібно постійно стежити за гігієною ротової порожнини, регулярно відвідувати стоматолога та консультуватися, як позбавитися хвороби зубів на ранній стадії, до виникнення великих вогнищ інфекції.
- Для нормалізації носового дихання і недопущення загострень необхідно зважитися на хірургічне втручання для виправлення дефектів назальної перегородки, усунення шипів, поліпів, що розрослися, і атрофованих м'яких тканин у носовій порожнині.
- Фізіотерапія. Використовуються ультразвук, спелеографія (перебування в кімнаті з ефектом соляної печери), УВЧ, електрофорез, лазерна терапія, магнітотерапія, ультрафонофорез
- Підтримка природного функціонування клітин миготливого епітелію шляхом створення їм комфортних умов, насамперед зволоження повітря у квартирі.
- Підвищення опірності організму, прийом необхідних вітамінів та мінералів, особливо в осінній та весняний період, коли спостерігаються спалахи респіраторних захворювань.
Оперативне лікування хронічного синуситу
Нерідко консервативне лікування не призводить до позитивного результату і немає можливості перемогти гайморит назавжди без операції. Найбільш ефективним способом протягом довгих років залишається пункція (прокол) верхньощелепного синуса та примусова евакуація гнійного ексудату. Незважаючи на те, що цієї операції всі бояться, вона не така й складна. Її здатний виконати практично будь-який кваліфікований ЛОР-лікар.
 Пункція гайморової пазухи виробляється за умов стаціонару. Коротко процедура проколу виглядає так:
Пункція гайморової пазухи виробляється за умов стаціонару. Коротко процедура проколу виглядає так:
- Пацієнту, що сидить на стільці, проводиться місцева анестезія новокаїном або лідокаїном.
- Лікар за допомогою спеціальної товстої голки через ніздрю проколює медіальну стінку синуса в найтоншому місці.
- Через приєднаний до голки шприц внутрішньо пазухи вводяться антисептики (Хлорофіліпт, Фурацилін, Діоксидін). Після промивання гнійний вміст висмоктується шприцом, голка залишається у стінці синуса.
- Через кілька хвилин після промивання в порожнину вводяться антибіотики широкого спектра дії (Аугментін, Цедекс, Лігінтен). Якщо гній дуже густий, разом із антибіотиками вводять ферменти з протеолітичним ефектом (Хімпсин, Трипсин). При сильній набряклості соустей у розчин додають кортикостероїди (Преднізолон, Гідрокортизон, Дексаметазон).
Проколи, за потреби, можна повторювати через день, проте не більше 8 разів. Якщо пункція не допомогла, необхідно більш серйозне хірургічне втручання – гайморотомія.

 Комп'ютерна томографія та магнітно-резонансна терапія можуть використовуватись як альтернатива рентгенографії. Ці способи мають свої переваги – вони дають більш точну інформацію про стан м'яких тканин стінок синуса і сусідніх кісткових тканин.
Комп'ютерна томографія та магнітно-резонансна терапія можуть використовуватись як альтернатива рентгенографії. Ці способи мають свої переваги – вони дають більш точну інформацію про стан м'яких тканин стінок синуса і сусідніх кісткових тканин. Промивання носа на постійній основі - одна з найважливіших умов, що дозволяють вилікувати гайморит. Для цього можна робити розчини з кухонної або морської солі самостійно (0,5 чайної ложки солі на склянку теплої води), а також використовувати очищені аптечні аналоги (Долфін, АкваМарис) зі спеціальними пристроями для промивання в комплекті. Народна медицина пропонує безліч варіантів настоїв та відварів для промивання носа на основі цілющих трав та рослин (ромашка, шавлія).
Промивання носа на постійній основі - одна з найважливіших умов, що дозволяють вилікувати гайморит. Для цього можна робити розчини з кухонної або морської солі самостійно (0,5 чайної ложки солі на склянку теплої води), а також використовувати очищені аптечні аналоги (Долфін, АкваМарис) зі спеціальними пристроями для промивання в комплекті. Народна медицина пропонує безліч варіантів настоїв та відварів для промивання носа на основі цілющих трав та рослин (ромашка, шавлія).